Blasenschwäche und Inkontinenz
Ein häufiges Problem mit zunehmendem Alter
Inkontinenz wird häufig im zunehmenden Alter zum Problem. Wer unter starkem Harndrang leidet und den Harn nicht mehr willentlich entsorgen kann, nässt sich oft ungewollt ein. Der unkontrollierbare Harnabgang wird als Inkontinenz bezeichnet – genauer: als Harninkontinenz. Denn auch der Darm kann von einer Inkontinenz betroffen sein. In diesem Fall wird aber von einer Darminkontinenz gesprochen.
So unterschiedlich die Inkontinenz-Ursachen auch sein mögen: Peinlich ist der unwillkürliche Harnabgang den Betroffenen allemal. Fachleute vermuten, dass sechs Millionen Harn-inkontinente Menschen in Deutschland leben. Die Dunkelziffer ist wahrscheinlich hoch. Oftmals werden Menschen erst im fortgeschrittenen Alter inkontinent. In vielen Fällen kann den Betroffenen jedoch geholfen werden.
Inkontinenz-Ursachen
Von einer Blasenschwäche zu sprechen, ist zwar üblich, aber es trifft nicht immer den Kern des Problems. Die Ursachen für unfreiwillige Harnabgänge sind unterschiedlich. Daher wurden für verschiedene Inkontinenzformen unterschiedliche Bezeichnungen eingeführt.
- Stress-Inkontinenz – Harndrang oder Harnabgang unter seelischer Belastung
- Drang-Inkontinenz – gekennzeichnet durch plötzlichen Harndrang
- Belastungs-Inkontinenz – Harnabgang bei körperlicher Belastung (Husten, Bücken, Heben)
- Funktionale Inkontinenz – Betroffene können nicht überall Wasser lassen
- Reflex-Inkontinenz – zum Beispiel bei Querschnittlähmungen
- Überlauf-Inkontinenz – bei Männern durch eine Prostata-Vergrößerung
- gemischte Inkontinenz – Vorliegen mehrerer Inkontinenzformen zugleich
Die Drang-Inkontinenz und die Belastungs-Inkontinenz sind die Inkontinenzformen, die bei älteren Menschen am Häufigsten zu finden sind.
Heute wissen Mediziner, dass Blasenfunktionsstörung bei jüngeren Menschen eher auf Funktionsstörungen wie Blasensenkung oder Beckenbodenschwäche zurückzuführen sind. Im höheren Alter wird die Inkontinenz dagegen oft durch eine Änderung der neurogenen Steuerung bzw. nachlassende Kompensationsmöglichkeiten beeinflusst.
Diagnostik der Inkontinenz
Bevor jemand wegen seiner Harninkontinenz einen Arzt aufsucht, vergeht oft viel Zeit. Viele Menschen behelfen sich mit Inkontinenzeinlagen oder häufigen Toilettengängen. Der Verzicht auf den Arztbesuch ist eine unkluge Entscheidung – denn der Harninkontinenz kann oft abgeholfen werden. Ansprechpartner sind Hausärzte, Gynäkologen oder Urologen.
Zu diagnostischen Zwecken werden nach einem ausführlichen Anamnesegespräch verschiedene Untersuchungen getätigt:
- ein Urintest zur Feststellung bakterieller Belastungen
- ein Bluttest zur Überprüfung der Nierentätigkeit
- gegebenenfalls ein Nierenfunktionstest
- sowie eine gynäkologische oder urologische Untersuchung.
Manchmal sollen die Betroffenen die täglichen Trinkmengen und jeden Toilettengang protokollieren. Die jeweils abgegebene Urinmenge soll nach Möglichkeit in einem Messbecher aufgefangen und notiert werden. Auch die unwillkürlichen Urin-Abgänge und ihre vermuteten Auslöser werden notiert. So kann festgestellt werden, um welche Inkontinenzform es sich handelt. Anschließend wird ein Behandlungsplan entwickelt. Möglicherweise werden zuvor aber weitere Untersuchungen nötig, beispielsweise
- eine Restharn-Sonografie
- eine uro-dynamische Untersuchung
- ein Miktions-Zystogramm
- eine Blasenspiegelung (Zystoskopie)
Behandlungsoptionen
Der Diagnose folgend, wird ein Behandlungsplan entwickelt. Den meisten Betroffenen kann mit konservativen Maßnahmen geholfen werden. Klassische Teile eines konservativen Behandlungsplans sind
- Verhaltenstherapie, kombiniert mit Blasentraining und Beckenbodentraining
- Medikamente
- medizinische Hilfsmittel wie Inkontinenz-Einlagen
- oder ein chirurgischer Eingriff.
Dieser kann eine Blasensenkung korrigieren. Oftmals sind operative Eingriffe aber gar nicht notwendig. Blasen- und Beckenbodentraining oder ein strikt eingehaltener Trinkplan können schon eine Menge verbessern. Der Beckenboden sollte aber bis ans Lebensende mehrfach täglich trainiert werden. Medikamente sollten nur in Abstimmung mit anderen Medikamenten, die bereits eingenommen werden, verordnet werden. Möglich ist die Verordnung von Anticholinergika und krampflindernden Präparaten bei Drang-Inkontinenz.
Bei bakteriellen Blasen-Belastungen werden Antibiotika verordnet. Hormonbehandlungen mit Östrogen-Salben können inkontinenten Frauen helfen, wenn sie nach der Menopause an Harninkontinenz leiden. Tampon-artige Harnröhren-Einsätze können bei sportlichen Anstrengungen ungewollte Harnabgänge verhindern. Auch ein Pessar kann hilfreich sein. Operationen zur Behebung einer Blasensenkung sind oft der Weisheit letzter Schluss. Oftmals hält der Operationserfolg aber nicht dauerhaft an.
Die Krankenkassen übernehmen Leistungen wie Inkontinenzmaterial, wenn dieses vom Arzt verordnet wird. Kann der Betroffene durch Inkontinenzeinlagen wieder am gesellschaftlichen Leben teilnehmen, können auch Folgeschäden vermieden werden. Trägt der Betroffene die Inkontinenz-Windeln im Rahmen einer medizinischen Therapie, übernehmen die Krankenkassen die Kosten. Bei Bettlägerigkeit kann auch die Pflegekasse herangezogen werden. Nur die gesetzlich vorgeschriebene Zuzahlung wird vom Patienten selbst getragen.
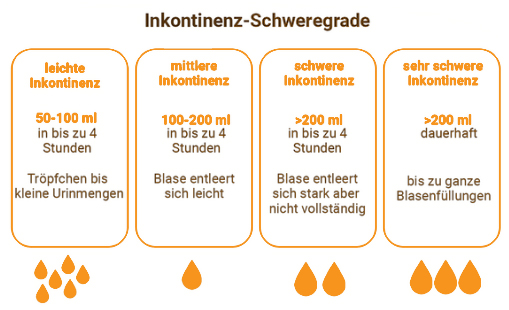
Inkontinenz-Schweregrade
Eine Harninkontinenz kann unterschiedlich ausgeprägt sein. Daher wurden mehrere Stufen zur Unterscheidung der Schweregrade einer Harninkontinenz festgelegt. Bei leichter Blasenschwäche gehen nur unter starker körperlicher Belastung einige Tropfen Urin ab. Die mittlere Blasenschwäche beschreibt einen ungewollten Harnabgang. Dieser tritt nicht belastungsabhängig oder regelmäßig auf.
Eine mittlere bis schwere Blasenschwäche ist gekennzeichnet durch die Unfähigkeit, den Drang zur Toilette willentlich zu steuern. Eine schwere Blasenschwäche kann jederzeit zu einem unwillkürlichen Harnabgang führen. Oftmals registrieren die Betroffenen nicht einmal, dass sie urinieren müssten. Der Urin läuft einfach durch.
Was steht auf dem Rezept?
Wenn im Behandlungsplan Inkontinenz-Einlagen notiert wurden, entscheidet der Arzt nach Vorgaben der Kassen darüber, welches Inkontinenz-Produkt er verordnet. Er ist verpflichtet, die Wirtschaftlichkeitsregel im Auge zu haben.
Ein detailliertes Rezept verringert das Risiko, dass die Betroffenen mit minderwertigen Inkontinenz-Einlagen abgespeist werden. Auf dem Hilfsmittel-Rezept sollten daher einige Angaben detailliert ausgeführt werden. Dazu gehören beispielsweise
- ein Kreuz im Feld, das für Hilfsmittel-Rezepte vorgesehen ist
- eine siebenstellige Hilfsmittel-Kennnummer
- Stückzahl, Saugstärke und Größe der Inkontinenzprodukte
- der Verordnungszeitraum (z. B. ein Monatsbedarf)
- sowie der medizinische Grund der Verordnung.
Fehlen einige der genannten Angaben, kann der Patient vom Vertragspartner der zuständigen Kasse mit beliebigen Inkontinenzeinlagen beliefert werden. Es genügt also nicht, wenn formlos „Inkontinenzeinlagen in Größe 2“ verordnet werden. In diesem Fall liefert der Versorger die preiswertesten Produkte aus.
Manchmal kommt es vor, dass der Leistungserbringer das verordnete Inkontinenz-Produkt nicht liefern kann. Es wird nicht mehr hergestellt oder es besteht ein Lieferengpass. Der Patient sollte sich diese Aussage schriftlich bestätigen lassen. Nachfragen beim Hersteller des Produkte oder der zuständigen Krankenkasse sind sinnvoll. Eine andere Lösung muss gefunden werden. Ist diese jedoch nicht zufriedenstellend, sollte ein Widerspruch per Einschreiben mit Rückschein bei der Krankenkasse eingereicht werden.
Je genauer die Gründe dargelegt werden, warum das Produkt den Anforderungen nicht genügt, desto besser.
Qualitätsaufschläge und wirtschaftliche Aufzahlungen
Oft fühlen sich inkontinente Menschen durch Produkte der Krankenkassen-Vertragspartner nicht optimal versorgt. Das schafft Unzufriedenheit.
Den Krankenkassen ist jedoch das Prinzip der Wirtschaftlichkeit von medizinischen Hilfsmitteln wichtiger als die Qualität derselben. Wirtschaftlichkeit bedeutet, dass der preisgünstigste Anbieter den Zuschlag der Krankenkasse erhält. Der tatsächliche Bedarf an Inkontinenz-Hilfsmitteln ist genauso wenig eine beachtete Größe, wie die Qualitätsunterschiede zwischen Inkontinenz-Produkten.
Meist werden von den Kassen täglich 4-5 Inkontinenz-Einlagen bezuschusst. Der Bedarf kann aber höher liegen. In diesem Fall sind die Krankenkassen verpflichtet, die notwendige Versorgung gemäß dem Sachleistungsprinzip sicherzustellen. Viele Betroffene wissen jedoch nicht, dass sie nur die gesetzlich vorgesehene Zuzahlung leisten müssten.
Qualitätszuschläge werden oft von den vertragsgebundenen Zulieferern der Krankenkassen in Rechnung gestellt. Patienten sollten ohne Rücksprache mit ihrer Krankenkasse keine entsprechende Sondervereinbarung mit einem Krankenkassen-Zulieferer unterzeichnen. Der von Ihnen unterschriebene Wunsch nach höherwertiger Versorgung erzeugt nämlich unweigerlich Mehrkosten zu Ihren Lasten. Wie hoch diese sind, entscheidet allein der Zulieferer.
Wer zahlt für qualitativ bessere Produkte?
Fakt ist, dass die Kosten für Inkontinenz-Produkte mit besseren Eigenschaften nur dann von den Krankenkassen übernommen werden, wenn es medizinische, soziale oder beruflichen Gründe für deren Verwendung gibt. Mehrkosten entstehen Betroffenen nur dann, wenn sie sich weigern, die vom Arzt verordneten Inkontinenz-Produkte zu kaufen, weil sie qualitativ bessere Produkte nutzen möchten.
Manche Inkontinenzwindeln sind beispielsweise saugstärker als die verordneten. Möchte man diese verwenden, teilt man das der zuständigen Kasse und dessen Vertragspartner schriftlich mit. Die Kasse übernimmt dann lediglich die Kosten, die für das verordnete Produkt angefallen wären. Geliefert wird aber das gewünschte saugstärkere Inkontinenz-Produkt. Die Mehrkosten trägt der Patient aus eigener Tasche. Auch wenn dadurch höhere Lieferkosten entstehen, werden diese dem Patienten anteilig in Rechnung gestellt.